発表のポイント
- 放射線治療や化学療法などのがん治療を受けると、一般的に治療後の他のがん(2次がん)になる確率が若干増加することが知られている。
- 放射線治療の一種である重粒子線治療を一般的な光子線治療と比較した場合、前立腺癌の治療後に2次がんが発生する確率が重粒子線治療で有意に少なくなっていた。
- 年齢を合わせて比較した場合、前立腺癌を重粒子線治療した後の2次がんの発生率は、同年代の一般男性のがんの発生率と変わらない。
国立研究開発法人量子科学技術研究開発機構(理事長 平野俊夫。以下「量研」という。)放射線医学総合研究所 臨床研究クラスターの鎌田クラスター長をはじめとするチームは、地方独立行政法人 大阪府立病院機構 大阪国際がんセンター がん対策センターの宮代所長のチームとともに、前立腺癌に対して重粒子線治療を行っても、その後の他のがん(2次がん)の発生は増加しにくいことを明らかにしました。
放射線治療は、手術、抗がん剤療法と並ぶがんの三大療法の一つです。放射線をがん細胞に集中させて照射して治療しますが、正常細胞への照射を完全に無くすことは困難です。正常細胞に当たった場合、放射線は発がん因子となり、X線治療では、長期的にはその後の他がん(2次がん)の発生率が若干上昇することが知られています。
重粒子線治療は、放射線治療の一種ですが、がんの部分に集中して照射し、正常組織に当たる線量を低くできる特長があることから、2次がんが発生しにくいと考えられます。そこで、前立腺癌の重粒子線治療後、どの程度2次がんが発生し、その発生率が全国のがん罹患率や、一般的な放射線治療であるX線治療後の症例と比較してどの程度違うのかを調べました。
1995年から2012年までの間に前立腺癌に対して重粒子線治療を対象に、治療後の2次がんの発生を調査し、大阪府がん登録にある前立腺癌治療症例の2次がんの発生データと、年齢や放射線治療前のホルモン療法の有無といった背景因子をそろえて比較しました。その結果、光子線治療(X線治療や小線源治療を含む)と比較して重粒子線治療では2次がんの発生が有意に少ないことがわかりました。
また、国立がん研究センター がん情報サービス「がん登録・統計」の罹患データと年齢を合わせて比較した結果、前立腺癌の重粒子線治療後の2次がんの発生率は、同年代の一般男性におけるがんの発生率と比べて増加していないことが示唆されました。
この成果は、がん治療の分野でインパクトの大きい論文が数多く発表されている英国の科学誌「The Lancet Oncology」に日本時間2019年3月16日にオンライン掲載されます。
研究の背景と目的
放射線治療は、手術、抗がん剤療法と並ぶがんの三大療法の一つです。放射線をがん細胞に集中させて照射して治療しますが、正常細胞への照射を完全に無くすことは困難です。正常細胞に当たった場合、放射線は発がん因子となります、
X線治療後では、長期的にはその後のがん(2次がん)の発生率が若干上昇することが知られ、一般と比較してその相対リスクは1.1~1.2程度と言われています。これは治療病巣以外にも広い範囲にわたって正常組織に放射線が照射されることによるものとされています。
一方、重粒子線は、病巣のところで止まる時にがん細胞を殺す効果を強く発揮し、正常組織に放射線が当たる範囲や量を抑えることができるので、治療後に2次がんが発生する確率をX線治療よりも減らすことができると考えられます。
そこで今回の研究では、前立腺癌に対して重粒子線治療を行ったのち、どの程度2次がんが発生し、これが全国のがん罹患率や、X線治療後の症例と比較して、どの程度違うのかを明らかにすることを目的としました。
研究の手法と成果
1995年から2012年までの間に前立腺癌に対して、量研の前身である放射線医学総合研究所で重粒子線治療を受けた方を対象として、治療後の2次がんの発生を調査しました。比較対象として大阪府がん登録から前立腺癌に対して同時期に治療を受けた症例の2次がん発生状況を提供いただきました。また、国立がん研究センター がん情報サービス「がん登録・統計」からの年齢を合わせた罹患データを取得しました。
まず、重粒子線治療後のデータを確認すると、1455例中234例の2次がんを認めました。リスク因子解析を行うと、年齢と喫煙がリスクとして示唆され、これらはこれまでの報告と矛盾しませんでした。
大阪府がん登録のデータで、同時期に手術を受けた症例5948例と光子線治療(X線治療や小線源治療を含む)を受けた症例1983例と比較すると有意に放射線治療を受けた群で2次がんの発生が多いことがわかりました。こちらもすでにある報告と矛盾しない結果でした。
重粒子線治療後のデータと光子線治療後のデータを、年齢や放射線治療前のホルモン療法の有無といった背景因子を可能な限り揃えて比較すると、重粒子線治療後の方が有意に2次がんの発生が少なかった一方、手術とは明確な差がなかったことがわかりました(図)。
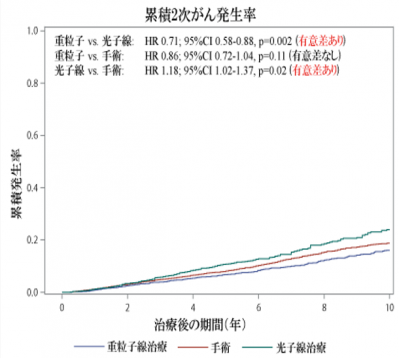
(図):各種治療後の累積2次がん発生率。重粒子線治療では光子線治療と比較して2次がんの発生が有意に抑えられている。一方で、手術とは有意な差は見られなかった。Hr:ハザード比、95%Ci:95%信頼区間
放医研の重粒子線がん治療後および、大阪府がん登録のデータの手術または光子線治療後の2次がんの発生データを、年齢を合わせて国立がん研究センター がん情報サービス「がん登録・統計」の罹患データと比較すると、同年代の一般男性のがんの発生と比べて、2次がんの発生は光子線治療後では多いが、手術後と重粒子線治療後ではほぼ変わらないことが示唆されました。
今後の展開
本研究は重粒子線治療後の2次がんに関する最初の報告になります。今後は、2次がんを認めた症例の全身の線量分布などと併せ、放射線による発がんの仕組みをより深く理解していくとともに、今回の結果を、範囲を広げて検証していくことが必要になります。
今回の研究の限界は、収集目的や項目が異なる2つのデータベースを比較対象としたことにあります。わが国では2016年から全国がん登録が始まりました。また、ここ数年で日本国内外において重粒子線治療が始まっています。これらのデータが成熟してくる15~20年後に再度、同様の解析を行うことで、今回得られた結果を確認できると考えています。
用語解説
1)光子線治療
X線や小線源を用いた従来から行われてきている放射線治療のことで、その物理特性から光子線と呼ばれます。
2)重粒子線治療
陽子線治療とともに粒の放射線である「粒子線」を用いることで、患部により放射線を集中させつつ、周囲の組織に放射線が当たりにくくすることができる治療です。
3)2次がん
初回のがんに対して治療が行われたのち、(再発ではなく)新しくできたがんをいいます。区別が難しいため、治療によって引き起こされた、がんかどうかは考慮しません。
4)大阪府がん登録
大阪府では、 大阪府における悪性新生物(がん)対策の推進に資するとともに、府下における医療水準の向上を図ることを目的として、「大阪府悪性新生物(がん)患者登録事業」(大阪府がん登録事業)を1962年より継続実施しています。(大阪国際がんセンター がん対策センター「大阪がん情報」 ウェブサイトより)
5)全国がん登録
日本でがんと診断されたすべての人のデータを、国で1つにまとめて集計・分析・管理する新しい仕組みです。この制度は2016年1月に始まりました。
「全国がん登録」制度がスタートすると、居住地域にかかわらず全国どこの医療機関で診断を受けても、がんと診断された人のデータは都道府県に設置された「がん登録室」を通じて集められ、国のデータベースで一元管理されるようになります。(国立がん研究センター がん情報サービス「がん登録・統計」 ウェブサイトより)
論文について
タイトル:
―Risk of Subsequent Primary Cancers After Carbon Ion Radiotherapy, Photon Radiotherapy, or Surgery for Localised Prostate Cancer: a Propensity Score-weighted, Retrospective, Cohort Study―
著者:
Dr. Osama Mohamad, MD1,2, Dr. Takahiro Tabuchi, MD3, Dr. Yuki Nitta, MD1, Dr. Akihiro Nomoto, MD1, Dr. Akira Sato, MD3, Dr. Goro Kasuya, MD1, Dr. Hirokazu Makishima, MD1*, Prof. Hak Choy, MD2, Dr. Shigeru Yamada, MD1, Dr. Toshitaka Morishima, MD3, Dr. Hiroshi Tsuji, MD1, Prof. Isao Miyashiro, MD3,4, and Prof. Kamada, MD1,5
1National Institutes for Quantum and Radiological Science and Technology, National Institute of Radiological Sciences
2University of Texas – Southwestern Medical Center, Department of Radiation Oncology
3Cancer Control Center, Osaka International Cancer Institute
4Osaka University, Graduate school of Medicine
5Chiba University, Graduate school of Medicine
*Corresponding author
論文:
Lancet Oncology (http://dx.doi.org/10.1016/S1470-2045(18)30931-8)
https://www.thelancet.com/journals/lanonc/article/PIIS1470-2045(18)30931-8/fulltext
